Devis express gratuit et confidentiel

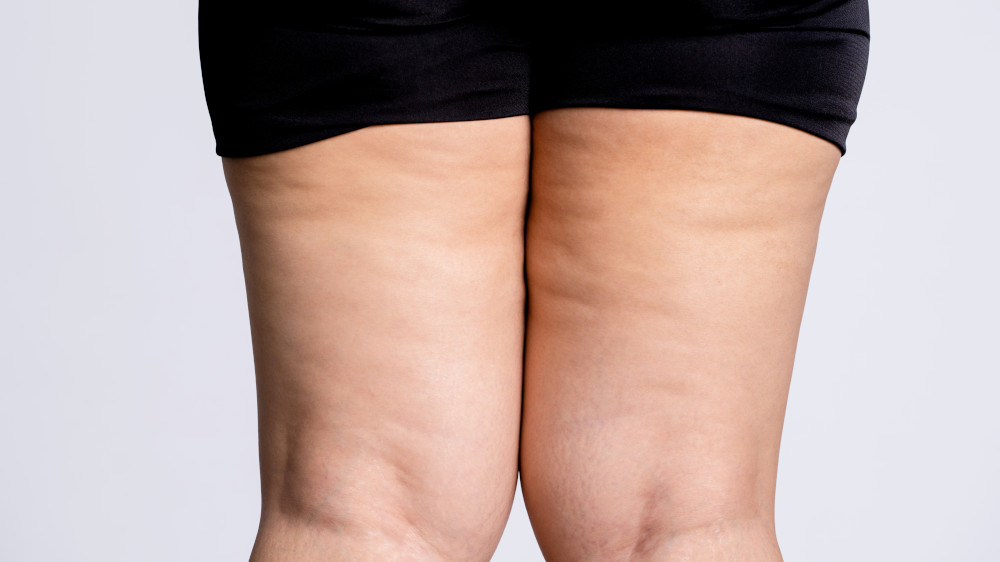
Le lipœdème est une affection chronique caractérisée par un dépôt anormal de graisse principalement dans les membres inférieurs et parfois les bras, associé à une sensibilité douloureuse et à un gonflement disproportionné. Il est souvent confondu avec l’obésité ou l’œdème lymphatique, ce qui rend le diagnostic clinique précis essentiel. Dans ce guide détaillé, nous explorons les méthodes de diagnostic du lipœdème, incluant les examens cliniques et les techniques d’imagerie avancées.
Qu’est-ce que le lipœdème et pourquoi est-il important de le diagnostiquer correctement ?
Le lipœdème touche principalement les femmes et se manifeste par une accumulation de tissu adipeux pathologique dans les jambes, les hanches, les fesses et parfois les bras. Contrairement à l’obésité, cette graisse est résistante au régime et à l’exercice. Un diagnostic précoce permet de prévenir la progression, de soulager les symptômes douloureux et d’éviter les complications comme le lymphœdème secondaire.
Différences entre lipœdème et autres pathologies similaires
Le lipœdème se distingue de l’obésité par la localisation spécifique de la graisse et sa résistance aux méthodes de perte de poids classiques. Contrairement au lymphœdème, le lipœdème est symétrique, souvent douloureux au toucher, et l’oedème n’apparaît généralement qu’en fin de journée ou avec l’évolution de la maladie.
Quels sont les signes cliniques typiques du lipœdème ?
Le diagnostic commence par une évaluation clinique. Les signes caractéristiques comprennent :
- Accumulation symétrique de graisse sur les membres inférieurs et parfois supérieurs.
- Douleur ou sensibilité au toucher.
- Ecchymoses fréquentes même après un traumatisme léger.
- Aspect de “colonnes de graisse” au niveau des cuisses et des mollets.
- Limitation relative de la perte de poids dans les zones affectées.
Comment le médecin évalue-t-il les antécédents et symptômes ?
Le médecin recueille l’historique familial et médical, car le lipœdème a souvent une composante génétique. Il pose des questions sur :
- La douleur spontanée ou au toucher.
- L’apparition progressive des dépôts graisseux.
- Les écchymoses fréquentes sans cause évidente.
- Les épisodes de gonflement et leur relation avec le cycle menstruel.
Quels sont les examens cliniques indispensables pour diagnostiquer le lipœdème ?
Les examens cliniques sont cruciaux pour confirmer le diagnostic et exclure d’autres pathologies.
L’inspection physique
Le médecin observe la distribution de la graisse, sa symétrie et la différence avec le tronc. Les zones touchées sont palpées pour détecter la sensibilité et la consistance du tissu adipeux.
Le test de pression et de pincement
Un test classique consiste à pincer la peau et le tissu adipeux pour détecter la douleur typique du lipœdème. Le degré de sensibilité peut aider à différencier le lipœdème d’autres types de graisse.
La mesure des circonférences et indices corporels
Des mesures régulières des cuisses, mollets, hanches et bras permettent de suivre l’évolution du lipœdème et de documenter les asymétries.
Quelles techniques d’imagerie aident à confirmer le diagnostic ?
Les techniques d’imagerie sont utilisées pour confirmer la présence de lipœdème et exclure d’autres causes de gonflement, comme le lymphœdème.
L’échographie
L’échographie permet de visualiser la structure du tissu adipeux et de détecter l’épaisseur anormale de la graisse sous-cutanée. Elle est non invasive et peut montrer des nodules ou des dépôts graisseux irréguliers.
L’IRM (Imagerie par Résonance Magnétique)
L’IRM fournit des images précises des tissus mous, permettant de distinguer la graisse normale de la graisse pathologique du lipœdème. Elle est particulièrement utile pour les cas complexes ou pour évaluer l’étendue des dépôts graisseux.
La lymphoscintigraphie
Cette technique nucléaire évalue le fonctionnement du système lymphatique et aide à identifier un lymphœdème secondaire qui pourrait coexister avec le lipœdème. Elle est utile lorsque l’œdème est présent.
La tomodensitométrie (CT scan)
Bien que moins utilisée, la CT peut être utile pour visualiser la distribution graisseuse et éliminer d’autres pathologies abdominales ou pelviennes qui peuvent contribuer au gonflement des jambes.
Quels sont les critères diagnostiques internationaux du lipœdème ?
Plusieurs critères permettent de standardiser le diagnostic :
- Symétrie des membres inférieurs affectés.
- Douleur au toucher et formation de bleus spontanés.
- Résistance à la perte de poids dans les zones touchées.
- Prévalence chez les femmes, souvent débutant à la puberté, grossesse ou ménopause.
Les stades du lipœdème et leur importance dans le diagnostic
Le lipœdème est classé en stades :
- Stade 1 : peau lisse, dépôts graisseux palpables.
- Stade 2 : peau irrégulière, nodules graisseux visibles au toucher.
- Stade 3 : déformations importantes avec lobules graisseux volumineux.
Quels examens complémentaires peuvent être recommandés ?
En fonction du cas, le médecin peut recommander :
- Analyses sanguines pour éliminer d’autres causes d’œdème.
- Évaluation hormonale pour détecter des déséquilibres contribuant à la prise de poids.
- Consultation avec un spécialiste en lymphologie si suspicion de lymphœdème.
Comment différencier le lipœdème du lymphœdème et de l’obésité ?
La différenciation repose sur :
- Lipœdème : symétrique, douloureux, résistant au régime, principalement sur les jambes et parfois les bras.
- Lymphœdème : souvent unilatéral, présence d’œdème matinal ou permanent, peau tendue.
- Obésité : répartition généralisée, pas de douleur spécifique au toucher, amélioration possible avec régime et exercice.
Quels sont les protocoles modernes de diagnostic du lipœdème ?
Le protocole recommandé inclut :
- Examen clinique complet avec histoire médicale détaillée.
- Mesures et photographies des membres pour documentation.
- Imagerie ciblée selon les besoins : échographie, IRM, lymphoscintigraphie.
- Évaluation multidisciplinaire incluant dermatologues, angiologues et chirurgiens spécialisés.
Quels sont les pièges à éviter lors du diagnostic ?
Les erreurs fréquentes comprennent :
- Confondre lipœdème avec obésité ou simple surcharge pondérale.
- Ignorer les plaintes de douleur ou la tendance aux ecchymoses.
- Ne pas utiliser les techniques d’imagerie adaptées pour confirmer le diagnostic.
FAQ : Questions fréquemment posées sur le diagnostic du lipœdème
Le lipœdème peut-il être détecté dès le stade initial ?
Oui, un médecin expérimenté peut identifier le lipœdème au stade 1 grâce à l’examen clinique et l’historique familial.
L’échographie est-elle suffisante pour poser le diagnostic ?
L’échographie fournit des informations précieuses mais est généralement combinée avec l’examen clinique et parfois l’IRM pour un diagnostic définitif.
Le lipœdème touche-t-il uniquement les femmes ?
Principalement, mais des cas rares chez les hommes ont été signalés, souvent associés à des déséquilibres hormonaux.
Peut-on confondre lipœdème et lymphœdème ?
Oui, surtout aux stades avancés. L’imagerie comme la lymphoscintigraphie aide à distinguer les deux pathologies.
Est-il nécessaire de faire des analyses sanguines pour diagnostiquer le lipœdème ?
Pas pour le diagnostic principal, mais elles peuvent être utiles pour exclure d’autres causes d’œdème ou de prise de poids.
Le lipœdème est-il héréditaire ?
Oui, le lipœdème a souvent une composante génétique. De nombreuses patientes rapportent des antécédents familiaux, surtout maternels, de dépôts graisseux similaires et de sensibilité aux jambes. La présence d’un historique familial aide le médecin à confirmer le diagnostic.
Peut-on développer un lipœdème après une grossesse ?
Oui, la grossesse peut déclencher ou aggraver le lipœdème, probablement en raison des changements hormonaux et de la prise de poids. Les zones affectées peuvent gonfler plus rapidement, et la douleur peut s’intensifier.
Le lipœdème peut-il toucher les bras ?
Bien que plus rare que sur les jambes, le lipœdème peut affecter les bras, généralement de manière symétrique. Les dépôts graisseux apparaissent souvent sur la face postérieure et externe du bras, associés à sensibilité et ecchymoses.
Quels sont les examens d’imagerie les plus fiables pour les stades avancés ?
Pour les stades 2 et 3, l’IRM est généralement la méthode la plus fiable pour visualiser l’étendue de la graisse pathologique et la fibrose. L’échographie reste utile pour le suivi et la mesure de l’épaisseur du tissu adipeux.
Est-il possible d’avoir un lipœdème sans douleur ?
Dans les stades très précoces, certaines patientes peuvent ne ressentir qu’une légère sensibilité ou inconfort. Cependant, la douleur au toucher est un signe clinique important et devient généralement plus marquée à mesure que la maladie progresse.
Le diagnostic peut-il être fait uniquement sur la base de symptômes ?
Le diagnostic clinique est primordial, mais il est recommandé de confirmer avec des examens d’imagerie, surtout pour différencier le lipœdème d’un lymphœdème ou d’une obésité localisée. Les tests complémentaires renforcent la précision du diagnostic et aident à planifier le traitement.
Le lipœdème peut-il évoluer en lymphœdème ?
Oui, dans les stades avancés, le lipœdème peut provoquer un lymphœdème secondaire en raison de la compression des vaisseaux lymphatiques par les dépôts graisseux. C’est pourquoi une évaluation lymphatique par lymphoscintigraphie est recommandée pour les cas sévères.
Faut-il répéter les examens d’imagerie régulièrement ?
Le suivi par échographie ou IRM peut être recommandé tous les 6 à 12 mois pour observer l’évolution du lipœdème, évaluer l’efficacité des traitements conservateurs et détecter d’éventuelles complications comme la fibrose ou le lymphœdème secondaire.
Existe-t-il des marqueurs biologiques du lipœdème ?
Actuellement, il n’existe pas de test sanguin spécifique permettant de diagnostiquer le lipœdème. Le diagnostic repose principalement sur l’évaluation clinique, l’imagerie et l’historique familial. Des recherches sont en cours pour identifier des biomarqueurs spécifiques.
Peut-on confondre lipœdème et cellulite ?
Oui, mais il existe des différences clés. La cellulite est superficielle, souvent irrégulière et peu douloureuse, alors que le lipœdème implique des dépôts graisseux plus profonds, douloureux et résistants aux régimes. L’échographie peut aider à différencier les deux conditions.
Quel est le rôle du médecin généraliste dans le diagnostic ?
Le médecin généraliste peut suspecter le lipœdème en se basant sur les symptômes et l’historique familial, puis orienter la patiente vers un spécialiste (dermatologue, angiologue, chirurgien esthétique ou lymphologue) pour confirmer le diagnostic et planifier la prise en charge.
Le diagnostic du lipœdème nécessite-t-il une biopsie ?
La biopsie n’est généralement pas nécessaire pour poser le diagnostic. Elle peut être envisagée uniquement dans des cas atypiques ou pour exclure d’autres pathologies rares du tissu adipeux.
Peut-on détecter le lipœdème avant qu’il ne devienne visible ?
Oui, surtout chez les patientes ayant des antécédents familiaux et des symptômes précoces comme sensibilité, douleur et ecchymoses. Une consultation précoce avec un spécialiste peut permettre un diagnostic précoce et un suivi adapté.
Quel est l’impact du diagnostic précoce sur le traitement ?
Un diagnostic précoce permet de mettre en place des stratégies conservatrices comme la thérapie décompressive, le port de bas de contention, l’activité physique adaptée et le suivi nutritionnel. Cela ralentit la progression, réduit la douleur et limite le risque de lymphœdème secondaire.
Le lipœdème peut-il apparaître après la ménopause ?
Oui, des changements hormonaux liés à la ménopause peuvent déclencher ou aggraver le lipœdème. Les dépôts graisseux peuvent s’accentuer sur les cuisses, les hanches et parfois les bras, souvent associés à une augmentation de la sensibilité et des ecchymoses.
Les examens d’imagerie sont-ils remboursés par l’assurance santé ?
Dans certains pays, l’échographie peut être remboursée si elle est prescrite par un médecin pour suspicion de lipœdème ou de lymphœdème. L’IRM ou la lymphoscintigraphie peuvent être partiellement remboursées selon la législation locale et le caractère médicalement nécessaire de l’examen.
Le lipœdème peut-il affecter la mobilité ?
Dans les stades avancés, l’accumulation de graisse et la douleur peuvent limiter la mobilité et l’activité physique. Un diagnostic précoce permet de mettre en place des mesures conservatrices pour maintenir la mobilité et prévenir la progression.
Peut-on mesurer le lipœdème avec des outils numériques ?
Oui, certains spécialistes utilisent des systèmes 3D ou des scanners corporels pour cartographier avec précision l’accumulation de graisse et suivre l’évolution dans le temps. Ces outils sont particulièrement utiles pour planifier un traitement chirurgical ou un suivi longitudinal.
Le lipœdème est-il associé à d’autres maladies ?
Le lipœdème peut coexister avec l’obésité, le lymphœdème secondaire et certaines maladies métaboliques. Il n’est généralement pas associé à des troubles cardiovasculaires directs, mais une surveillance globale de la santé est recommandée.
Le diagnostic peut-il être fait à distance (téléconsultation) ?
Une téléconsultation peut permettre une suspicion clinique basée sur l’historique et des photos, mais un examen physique et éventuellement des examens d’imagerie sont nécessaires pour confirmer le diagnostic.
La douleur est-elle toujours présente dans le lipœdème ?
La douleur au toucher ou spontanée est fréquente, mais son intensité varie selon le stade et la localisation. Les patientes aux stades précoces peuvent ressentir uniquement une sensibilité légère, tandis que les stades avancés peuvent provoquer une douleur chronique.
Peut-on prévenir le lipœdème ?
Il n’existe pas de méthode connue pour prévenir le lipœdème, en raison de sa composante génétique et hormonale. Cependant, un diagnostic précoce et des mesures conservatrices peuvent ralentir la progression et améliorer la qualité de vie.
Comment documenter l’évolution du lipœdème ?
La documentation repose sur :
- Mesures régulières des circonférences des jambes, hanches et bras.
- Photographies standardisées à différents angles.
- Évaluations périodiques par échographie ou IRM si indiquées.
- Notes sur la douleur et la sensibilité au toucher.
Le lipœdème peut-il disparaître avec un régime ou le sport ?
Le lipœdème résiste généralement aux régimes et à l’exercice, contrairement à l’obésité. L’activité physique reste recommandée pour améliorer la circulation, limiter le gonflement et maintenir la santé globale, mais elle n’élimine pas la graisse pathologique.
Quels sont les signes qui doivent alerter pour un diagnostic tardif ?
Les signes d’évolution avancée comprennent :
- Lobules graisseux volumineux et déformations importantes des jambes ou bras.
- Douleur chronique persistante.
- Ecchymoses fréquentes et spontanées.
- Apparition d’un lymphœdème secondaire.
Existe-t-il des associations ou groupes de soutien pour les patientes ?
Oui, plusieurs associations internationales et locales offrent soutien, informations et conseils pour les patientes atteintes de lipœdème. Ces groupes aident à comprendre la maladie, partager les expériences et trouver des spécialistes qualifiés.
Le diagnostic du lipœdème peut-il évoluer avec le temps ?
Oui, le lipœdème est une maladie progressive. Un suivi régulier permet de détecter l’évolution des dépôts graisseux, de la douleur et du risque de lymphœdème secondaire, et d’ajuster le plan de traitement en conséquence.
Quels examens répéter pour suivre l’évolution ?
Selon le stade et le traitement, les examens suivants peuvent être répétés :
- Échographie tous les 6 à 12 mois pour mesurer l’épaisseur du tissu adipeux.
- IRM en cas de progression rapide ou avant chirurgie.
- Lymphoscintigraphie si suspicion de lymphœdème secondaire.
- Mesures corporelles et documentation photographique régulière.
Conclusion
Le diagnostic du lipœdème repose sur une combinaison d’examen clinique précis et de techniques d’imagerie adaptées. Une identification précoce permet de mieux gérer la douleur, prévenir la progression et améliorer la qualité de vie. Le recours à un spécialiste expérimenté est essentiel pour un diagnostic exact et un plan thérapeutique personnalisé.